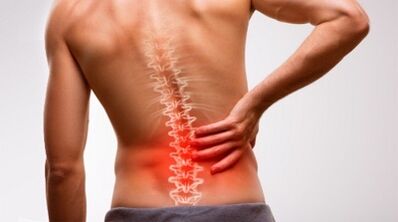
Osteochondroza lombară este o boală comună a sistemului musculo -scheletic. Coloana vertebrală lombară este cea mai susceptibilă la răni din cauza unei mobilitate bună. Uzura accelerată a țesutului cartilajului apare în combinație cu un stil de viață scăzut, ceea ce duce în cele din urmă la osteochondroză în combinație cu un stil de viață scăzut.
Ar trebui să știți cum să recunoașteți primele semne pentru a obține îngrijiri medicale calificate la timp.
Informații scurte despre osteochondroza coloanei vertebrale lombosacrale
Durerea de spate este unul dintre cele mai frecvente simptome ale pacienților cu un traumatolog. Al doilea nume al sindromului este dorsalia discurilor intervertebrale. Conform statisticilor, în medie 8 din 10 persoane din viața lor se plâng cel puțin o dată despre disconfort în zona lombară. Aproximativ o treime dintre pacienții care au văzut medicul, sindromul durerii dobândește un caracter patologic persistent care provoacă simptome grave și boli dureroase la pacient. Durerea de spate lungă nu numai că poate provoca agonie fizică, dar, de asemenea, provoacă instabilitate mentală.
Deoarece țesutul cartilajului își pierde puterea și elasticitatea, acesta începe treptat mai subțire și se prăbușește. Drept urmare, fisurile apar în inelele fibroase ale discurilor intervertebrale. De -a lungul timpului, inelul de fibre se extinde sub presiune, iese, se ridică și se rupe. Dacă conținutul inelului fibros este un miez de pulpă, se stinge, se formează o hernie. Din acest motiv, osteochondroza crește șansele de apariție a unor astfel de complicații impresionante.
Cauzele apariției bolii
În cele mai multe cazuri, osteochondroza are o natură moștenită. S -a dovedit că atunci când rudele directe au suferit de boli degenerative ale sistemului de aparate de mișcare, copiii lor întâlnesc mai des patologii ale coloanei vertebrale.
Alte cazuri au motive extrovertebrale:
- Menținerea unei atitudini necorespunzătoare.
- Supra suplensiune excesivă a mușchilor în legătură cu un efort fizic deosebit la locul de muncă sau în sport.
- Haltere greșită și frecventă.
- Unul dintre cele mai frecvente motive este hipodinamia. Lipsa de mișcare și activitatea fizică minimă duc adesea la probleme cu coloana vertebrală decât la sport.
- Infecțiile inflamatorii transmise anterior - tuberculoza sau osteomielita, contribuie la manifestarea proceselor degenerative la nivelul coloanei vertebrale. În acest caz, osteochondroza va avea o natură contagioasă și o complicație.
- Perestroika hormonală poate provoca o osteocondroză sacră lombosacrală. Acest fenomen este asociat mai des cu anumite perioade de vârstă. Un exemplu obișnuit este să intri în menopauză. După încheierea ciclurilor lunare, o femeie are o scădere a hormonilor steroizi sexuali, ceea ce înseamnă că calciul este practic absorbit de organism. Rezervele din oase sunt spălate intens. Dacă nu puneți o femeie în GZT, nu va câștiga doar osteocondroza din partea inferioară a spatelui, ci și osteoporoza. Riscul de osteochondroză crește odată cu utilizarea frecventă a glucocorticosteroizilor sintetici. Riscul este crescut cu o lipsă de nutriție în timpul pubertății, cu efort fizic în combinație cu o dietă dură și la bătrânețe.
- Prezența patologiilor congenitale ale crestei, inclusiv o anomalie a tropismului.
- Picioare plane și scolioză.
- Structura slabă a oaselor cauzate de un deficit de nutriție sau pe fondul amenoreei la femei.
- Născută purtând vertebrate și articulații.
- Hipermobilitatea premorbidă a coloanei vertebrale mobile, ceea ce crește semnificativ riscul de vătămare.
- Mușchii abdominali slabi.
- Prezența patologiilor rare, inclusiv un canal de coloană vertebrală strânsă, o fuziune peridurală, un spondilolist, oncologie sau tumoră a coloanei vertebrale, neuromiozită.
- Prezența tulburărilor endocrine - obezitate și hipotiroidism necompensat.
- Anterior, rănile la creastă, ligamentele, articulațiile și tendoanele au suferit.
- Putere proastă și stres psiho -emotional frecvent.
- Modificări degenerative ale vârstei.
Există, de asemenea, anumite grupuri de risc asociate cu activități profesionale dăunătoare. Exemple includ constructori, companii în mișcare, informaticieni, chelneri, profesori. Pentru a reduce la minimum riscul unor astfel de boli, trebuie să distribuiți corect sarcina pe spate și să vă ocupați de activitatea fizică modernă.
Simptomele osteochondrozei lombare
Boala are multe simptome, deci este necesar să se evidențieze clasificarea în funcție de tipul de durere:
- Sindromul ischemic Asociat cu compresia arterelor care curg prin vertebre. Ca urmare a apariției, o deteriorare continuă a circulației sângelui, pe care dieta din extremitățile inferioare este perturbată. Este posibilă creșterea tensiunii arteriale.
- Sindromul Vertack În legătură cu deformațiile care apar la nervi și vase. Cu efecte negative mai lungi, modificările de atitudine, spatele se bazează, schimbările de viteză și mușchii fără activitate fizică sunt atrofie. Drept urmare, pacientul începe să aibă dureri severe.
- Sindromul static. Vertebrele dezvoltă o mobilitate patologică care poate apărea cifoză sau lordoză. În timpul dezvoltării patologiei, coloana vertebrală este deformată treptat, deoarece pe lângă curbura din vertebre, în zonele afectate are loc fixarea falsă a mușchilor. Consecințele unui sindrom static - spatele este răsucit și o persoană nu o poate îndrepta singur.
- Sindromul neurologic În legătură cu prinderea rădăcinilor nervoase. Când are loc presiunea nervului, sensibilitatea pacientului scade, poate apărea apariția slăbiciunii la membre. În cazuri severe, paralizia, frisoanele și pierderea completă a conductivității sunt determinate pe fondul deteriorării fibrelor nervoase.
Simptomele generale ale osteochondului coloanei vertebrale lombare includ următoarele manifestări:
- Durere severă la sfârșitul spatelui, inclusiv întreaga coloană vertebrală lombară, cu o posibilă întoarcere la sacru.
- Odată cu dezvoltarea sindromului radicular, există dureri ascuțite care oferă ticăloșilor membrelor inferioare. Picioarele prind de obicei crampe. Există surditate și paraestezie în degete. Durerea dă mâinile mai rar.
- Radiația durerii renale este posibilă. Pacientul se poate plânge de problemele din sistemul de urină care nu este confirmat în timpul diagnosticului.
- Pacientul este torturat de un vis rău, deoarece este incomod în coloana vertebrală lombară.
- Pacientul simte tensiune și oboseală în regiunea lombară.
- Dacă vă întoarceți spatele și tendințele, rigiditatea și tensiunea pot fi resimțite.
- Fetele apar în mod regulat în spate.
- După o ușoară activitate fizică, pacientul simte oboseală severă. Există, de asemenea, oboseală cronică în viața de zi cu zi.
- Odată cu progresia suplimentară a bolii, pacientul are dureri în regiunea lombară.
- Membrele devin adesea surde, iar pacientul are adesea o criză patologică în spate.
- Încălcarea funcției motorii din cauza simptomelor de la sfârșitul spatelui.
- Crampe musculare și crampe.
- Amețeli și dureri de cap.
- Reducerea tonului mușchilor din spate și extremitățile inferioare.
Toate simptomele similare necesită medicul. Există, de asemenea, anumite semne asociate cu sexul. Bărbații au probleme în zona genitară care pot influența negativ potența. Femeile au dureri severe în perineu și pelvis, ceea ce indică, de asemenea, deteriorarea terminațiilor nervoase. În cazuri avansate, organele interne sunt prolaps, inclusiv uterul și atașamentele. Acest lucru se datorează proceselor atrofice puternice din mușchii care susțin coloana vertebrală.
Soiuri de sindroame și simptome ale osteochondrozei coloanei vertebrale lombare
Prin tipul și natura durerii, astfel de condiții patologice împărtășesc:
- lumbago - Se caracterizează printr -o stare acută. Semnele caracteristice sunt incapacitatea de a trece de la durerea care apar pe fondul ticăloșilor. Această afecțiune se dezvoltă mai des pe fondul atrofiei musculare, a leziunilor, a rădăcinilor nervoase și a discurilor intervertebrale.
- Lumbargia - Patologie, care este caracterizată de dureri lungi și dureroase. Lumbalgia este mai frecventă pe fondul osteochondrozei, herniei, spondylosului sau plumbului. Sindromul este mai frecvent.
- Sciatică. Acest tip de sindrom de durere este caracteristic zonei lombare. Sindromul este adesea confundat cu ishias, care se caracterizează printr -o durere cauzată de o prindere a rădăcinilor nervoase. Sindromul durerii este mai des conectat la o prindere a nervului sciatic, care agravează semnificativ mobilitatea în coloana vertebrală lombară. Pacientul nu se poate îndoi de obicei, deoarece mobilitatea regiunii lombare se deteriorează. De asemenea, este dificil să alergi și să stai normal. Clamarea nervului sciatic duce la o altă deteriorare neplăcută - crampe de pere conduse de pere. Drept urmare, o persoană are fotografii din spate până la mușchii viței care curg prin coapsă. Cursul devine paralizat, șosetele picioarelor se întorc spre părțile laterale, iar în fese simt durere când merg, alergând și stau. Este necesară o abordare cuprinzătoare a tratamentului.
- Modificări discogene Conectat cu progresul dorsopatiei. Primul semn de deteriorare este pierderea sensibilității și a surdității în extremitățile inferioare. Spatele, fesele, șoldurile și abdomenul inferior suferă. Toate aceste zone sunt pătrunzătoare de simptome constante. Cu o deteriorare severă, există semne ale unui proces inflamator - temperatura corpului, slăbiciunea apare în organism, apare incontinență în urină. De asemenea, pacientul agravează pofta de mâncare, ceea ce duce la o scădere a greutății corporale. În această situație, este necesară o abordare integrată și atunci când tratați boala.
- Radiculopatie De asemenea, este asociat cu restricția abilităților motorii ale coloanei vertebrale și clema terminațiilor nervoase. Ca urmare a apariției acestui tip de sindrom de durere, pacientul simte durere în corpul inferior, o scădere sau o încălcare a reflecțiilor motorii. Există o deteriorare a mobilității articulațiilor și o scădere a tonusului muscular pe un fundal de compresie din cauza radiculitei.
Toate sindroamele durerii menționate mai sus necesită un tratament urgent, începând cu etapele incipiente ale manifestărilor. De fapt, patologia s -a agravat de -a lungul timpului, ceea ce duce la cursul bolii la o deteriorare puternică a calității vieții.
Osteochondroza coloanei vertebrale lombare - etape de dezvoltare
Clasificarea generală a bolii în stadioane include astfel de niveluri de dezvoltare a osteocondrozei coloanei vertebrale lombare:
- Primul grad nu provoacă deteriorarea fiziologică de la coloana vertebrală. Pacientul se simte bine și nu suspectează prezența problemelor cu coloana vertebrală. Procesele distructive active sunt create în faza inițială. Marginea pulpoose își schimbă poziția și se scurge treptat prin microrizele inelului fibros. La începutul articolului, s -a menționat că pacientul are o încălcare a proceselor metabolice înainte de apariția bolii, care slăbește coaja de cartilaj și acoperită cu microriciuri. Drept urmare, iritarea capătului nervos apare în timp, ceea ce înseamnă că pacientul simte primele semne ale simptomelor în coloana vertebrală lombară.
- Osteochondroza celei de -a doua etape se caracterizează prin apariția semnelor de instabilitate a regiunii lombare. Există schimbări dinamice în vertebre în raport cu secțiunea care se află mai sus. Pacientul are semne de sindrom de compresie și tulburări reflexe.
- La pacient, în evenimentul 3 al etapei patologiei, există deja o deteriorare care este conectată la conducerea conținutului inelului de fibre. Apar propice, prolaps sau hernia. În cazul celei de -a treia etape a patologiei, sunt presate rădăcinile canalului coloanei vertebrale și ale vaselor de sânge. În această etapă există deja dureri severe asociate cu preoții și inflamația. Mobilitatea puternică este, de asemenea, limitată, cazările apar la membrele inferioare.
- Nivelul terminal este al patrulea. În această etapă, sunt deja create modificări fiziopatologice ireparabile. Pacientul are patologii ale sistemului osoase, care este conectat la creșterea corpurilor pivotante cu oase. Drept urmare, apar reacții cu compensația de răspuns - sarcina este transferată către alte vertebrate mai slabe. Existentă, restricția mobilității în amplitudinea coloanei vertebrale. Presă de creștere a oaselor patologice pe canalul vascular și capetele nervului, ceea ce subliniază semnificativ cursul simptomatic al patologiei.
Lumbarosteochondroză - diagnostic
Când pacientul vine la medic, el prescrie o serie de teste de laborator pe baza anamnezei asamblate pentru a identifica osteochondroza certificatului lombar al coloanei vertebrale:
- X -ray. Aceasta este o analiză fundamentală cu care puteți evalua în general starea coloanei vertebrale. X -Ray nu prezintă modificări patologice mici și inițiale, dar identifică încălcări brute în țesutul osos. Dacă imaginea prezintă semne de ștergere a vertebratelor sau întunecare care nu corespund dimensiunii normale, sunt necesare alte studii.
- Tomografie computerizată. Aceasta este o versiune mai avansată a imaginii x -ray, cu care puteți vedea cele mai mici modificări negative ale țesutului osos în punctul de distrugere, deoarece imaginile sunt realizate într -o imagine cu trei dimensiuni.
- Imagistica prin rezonanță magnetică. Acest tip de diagnostic este aproape de CT, dar vă permite să luați în considerare mai bine țesuturile moi. RMN -ul diferențiază între deteriorarea osteochondrozei, inclusiv hernie și plumb. Acest tip de diagnostic este suficient pentru a face precis un diagnostic cu o distrugere degenerativă a țesutului osoasă.
- Efectuați teste de magazinBazat pe biomaterial. Pacienții au adesea un test general de sânge și urină pentru a controla indicatorii de bază. Aceste date vă permite să evaluați superficial starea de sănătate a pacientului.
- Livrarea de probe reumatologice. Este necesar să se analizeze pentru a elimina natura reumatoidă a patologiei.
După inspecția și implementarea testelor necesare, faceți un diagnostic final.
Tratamentul osteochondrozei coloanei vertebrale lombare
O abordare integrată este necesară atunci când tratați patologia. În 1-2 stadioane, în perioada de agrement se folosește tratamentul conservator folosind medicamente și fizioterapie. În prezența a 3 sau 4 stadioane, este necesară o intervenție chirurgicală dacă pacientul are indicatori grave pentru deteriorarea sănătății.
Tratamentul medicamentos al procesului patologic
În cazul deteriorării discurilor intervertebrale care au fost create pe fondul osteochondrozei departamentului Lumbosacral, este afișată utilizarea unei liste extinse de medicamente. Unele produse servesc pentru terapie simptomatică, altele pentru a menține sănătatea.
Ce droguri prescriu:
- Medicamente anti -inflamatorii non -sisteoroidice, analgezice. Aceste medicamente fac considerabil starea pacientului, în special în perioada acută. Datorită efectului pronunțat al acestui tip de medicamente, este posibil să se calmeze rapid durerea în 1-2 zile. De obicei, pacienții sunt prescriși de AINS de efect selectiv, deoarece deteriorează mai puțin membrana mucoasă a stomacului. Dacă AINS-ul vechi indiferent nu pot fi utilizate mai mult de 5 zile, medicamentele noii generații pot fi beat pentru un tract gastrointestinal sănătos timp de 2-3 săptămâni, fără teamă de consecințe. În prezența gastritei sau a ulcerelor, este mai bine să fii sigur și să folosești protectori pentru oaspeți, inhibitori ai pompei de protoni.
- Musorelaxanți - Medicamente pentru a îndepărta crampele musculare dureroase. În cazul osteochondrozei, încărcarea pe corsetul muscular, care este conectată la slăbiciunea coloanei vertebrale, are loc într -o distribuție necorespunzătoare. Drept urmare, unii mușchi sunt fixați în timp ce alții sunt în hipotonus. Pentru ameliorarea crampei dureroase, relaxarea musculară este prescrisă. Durata cursului tratamentului și a sistemului pentru luarea de pastile este selectată de medicul care tratează.
- Vitamine neurotrope. Aceste fonduri includ vitamine de biamin, tiamină, cianocobalamină și piridoxină. În utilizarea combinată B1, B6 și B12 în doze mari, apare un efect analgezic. Componentele au un efect pozitiv asupra terminațiilor nervoase și le hrănesc. Aceste vitamine participă, de asemenea, la construcția de cochilii de mielină care acoperă nervii. Astfel de medicamente sunt prescrise în principal pentru sindromul radicular dacă este necesar să se amelioreze durerea asociată cu pacienții nervoși. Injecțiile sunt utilizate timp de 2-3 săptămâni și apoi treceți la forme orale de eliberare.
- Chondroprotectors. Aceste medicamente au proprietăți de protecție în ceea ce privește cartilajul. Dacă există semne clare de regenerare a cartilajelor, condroprotectorii trebuie să fie prescriși cu un curs lung. Primele injecții sunt utilizate timp de 2-3 luni și apoi treceți la tablete. Utilizarea minimă a utilizării este de șase luni cu o pauză de câteva luni. Componentele electrice din compoziție sunt sulfat de condroitină și hidrohidroclorură de glucoze. Sistemele de recepție și dozare sunt selectate individual.
- Calciu în combinație cu vitamina D3. Aceste componente servesc la întărirea țesutului osos. Mugurii oaselor sunt consolidate cu vârsta din cauza uzurii osoase, malnutriției și deficienței hormonale. Materialul principal al arborelui este calciul. Fără ei, este imposibil să obții un corset oase puternic. Pentru ca preparatele de calciu să fie absorbite, este necesar să se ia vitamina D3. Pentru a evita lipsa de colecalciferol, este necesar să vizitați în mod regulat soarele vara și să luați vitamine suplimentare iarna.
- Polivitamine complexe. Există date de cercetare conform cărora absorbția constantă a vitaminelor într -o formă naturală sau sintetică în dozele fiziologice întărește imunitatea în exacerbările sezoniere ale SARS, infecții respiratorii acute. Persoanele cu boli ale coloanei vertebrale lombosacrale ar trebui să își monitorizeze cu atenție propria sănătate.
- Blocarea cu anestezice Acestea sunt efectuate cu un sindrom de durere slab tăiat cu AINS. Injecțiile de corticosteroizi referitoare la blocaje sunt, de asemenea, eficiente. Aceasta înseamnă calmarea inflamației, ceea ce accelerează recuperarea în timp acut. Performanța blocajului ar trebui să fie realizată de un medic cu înaltă calificare, cu o experiență cuprinzătoare în utilizarea dvs. Este recomandabil să efectuați blocajul sub controlul ecografiei, pentru a nu intra în alte părți ale coloanei vertebrale. Astfel de metode de tratament vor ajuta să scăpați rapid de durerea cronică.
- Unguente și geluri speciale. Cu ajutorul fondurilor locale, puteți lupta cu succes și sindromul durerii cronice cu o putere moderată și slabă. Diverse produse sunt răcite sau încălzite, care, în general, pot consuma în mod regulat medicamente externe. Folosind medicamente pe suprafața pielii, le puteți folosi mult timp. Astfel de medicamente sunt practic incluse în fluxul sanguin sistemic, astfel încât să nu provoace efecte secundare. Este important să acordați atenție stării pielii după utilizarea medicamentului. Dacă există o erupție cutanată sau mâncărime, trebuie să anulați medicația.
De asemenea, pot fi prescrise homeopatie sau anti -spas. Diagrama medicului de a lua medicamente este determinată individual de către medic.
Metode conservatoare de tratament non -date
În perioada de recuperare, metodele de fizioterapie trebuie utilizate pentru a îmbunătăți circulația sângelui și pentru a normaliza procesele metabolice la cei afectate. Metodele de recuperare activă sunt utilizate exclusiv după încetarea durerii acute. Sprijinul tratamentului conservator este cursul cronic al bolii, care împiedică atacurile de deteriorare.
Metodele de reabilitare activă includ:
- Implementarea lecțiilor sportive de fizioterapie. Odată cu dezvoltarea osteocondrozei lombare, sunt necesare exerciții speciale care îmbunătățesc fluxul de sânge, care susține păstrarea și sprijinul mușchilor în ton. LFK trebuie să fie efectuat mai întâi sub supravegherea unui instructor, inclusiv regulile de siguranță. Exercițiile sunt efectuate într -o poziție în picioare, stând sau culcați, în funcție de complexul alocat pe un specialist. Când pacientul a experimentat, el poate face gimnastică acasă. Nu ar trebui să ignorați partea utilă a lecției - cald -up și cârlige. După o încălzire bună, mușchii sunt protejați de lacrimi și entorse. Ultima fază a execuției accelerează procesele de restaurare din mușchi. Cu exerciții obișnuite, mușchii devin puternici, ceea ce slăbește durerea din spate.
- masaj - O oportunitate de a relaxa țesutul muscular tensionat în condiții de contact. Un specialist cu ajutorul mâinilor îmbunătățește fluxul de sânge în mușchi, astfel încât să puteți elimina o supratensiune puternică. Masajele în combinație cu relaxanții musculari sunt cele mai eficiente. Aceste medicamente elimină crampe și spasticitate. Stimularea suplimentară cu mâinile potențează efectul medicamentului. Este recomandat să vizitați maseurul de mai multe ori pe an în cursuri, astfel încât să aibă loc un efect constant.
- Terapie manuală. Folosind această metodă de expunere, este posibilă derularea mușchilor fără a ține cont de gradul de rezistență. Spre deosebire de masaj, această metodă este violentă, deși eficientă. Cu osteocondroză lombară neglijată, este periculos să folosești practici de tratament manual dacă specialistul nu se confruntă suficient. Înainte de a contacta un terapeut manual, trebuie să vă familiarizați cu lista de contraindicații, inclusiv hipertensiunea arterială, bolile de inimă și prezența unei hernii în industria lombară.
- Metode fizioterapeutice. Cu ajutorul fizioterapiei, este posibilă îmbunătățirea fluxului de sânge local în zona afectată, fără a influența alte zone ale spatelui. Esența fizioterapiei este simplă: combinați metode de tratament hardware și medicamente. Exemple sunt electroforeza. Medicamentele sunt administrate prin piele sub influența unui laser de o anumită frecvență. Utilizați Vitaminele Grupului B. Injecție mai des cu dispozitivul pe care îl puteți intra pe pielea pielii la medicamente fără a crea un efect sistemic asupra organismului. Terapia magnetică și terapia undelor de șoc sunt, de asemenea, legate de metodele de fizioterapie. Frecvențele de radiații accelerează procesele de regenerare în articulații și ligamente fără a provoca efecte secundare.
În contextul tratamentului complex, pot fi prescrise acupunctura, hirudoterapia sau homeopatia.
Când se realizează o intervenție chirurgicală
Operațiunile sunt necesare în cazuri avansate în care pacientul este torturat de sindroame neurologice severe care au apărut fundalul osteocondrozei lombare. Dacă pacientul are o complicație sub formă de hernie, membrele au fost luate și sensibilitatea intestinului sau a vezicii urinare a fost perturbată, este internată urgent. În acest caz, operațiunea este realizată în funcție de indicatorii de viață.
Există, de asemenea, semne relative ale operației. Exemple sunt surditatea frecventă a membrelor, plângeri constante în spate, ceea ce nu este accesibil tratamentului conservator, o pierdere parțială a sensibilității la degete. În acest caz, puteți opta pentru tratament chirurgical în mod independent.
Osteochondroza lombară este o patologie serioasă care necesită o abordare integrată a terapiei. Medicamentele și fizioterapia sunt prescrise în primele etape. Dacă boala progresează rapid, poate fi necesară o intervenție chirurgicală.



































